
Розацеа или розовые угри — хроническое неинфекционное заболевание кожи. Сосудистые звездочки, красные пятна и высыпания на лице доставляют беспокойство каждому пятому человеку на планете.
Начало болезни приходится на 30-40 лет. Из-за внешнего вида у человека зачастую возникают комплексы при новых знакомствах, устройстве на работу, в отношениях с противоположным полом.
Невозможно вылечить розацеа, но современные подходы позволяют снять обострение и избавиться от неприятных симптомов. В этой статье мы рассмотрим причины и типы заболевания, возможности косметологии для эффективной терапии.
Что такое розацеа
В XIV веке розацеа начал изучать французский врач Ги де Шолиак, который назвал его «розовая капля». Также использовался термин «прыщи от вина»: считалось, что причиной заболевания является злоупотребление алкоголем. В 1812 году английский врач Томас Бейтман впервые применил термин «акне розацеа». В современной дерматологии используют термин «розацеа», который происходит от латинского слова rosaceus — «розовый».
На коже появляются красноватые высыпания, похожие на прыщи, она становится болезненной и чувствительной, остро реагирует на перепады температуры, неподходящую косметику.
Примерно у 80% пациентов розацеа впервые диагностируется в возрасте 30 лет и старше. У женщин заболевание начинается после 35 лет, у мужчин — после 50 лет. У женщин розацеа сильнее проявляется на щеках, у мужчин — в области носа.
Доказано, что дети, у которых наблюдалась эритема (покраснение) кожи лица в течение 30 минут после уроков физкультуры, имеют более высокий риск развития розацеа во взрослом возрасте.

Причины розацеа
На начальных стадиях пациента беспокоит периодическое покраснение T-зоны. Оно сопровождается приливами или жаром. Если не начать лечение, то со временем цвет воспалений усиливается, на их месте появляются папулы (красные узелки) или пустулы (гнойнички), которые переходят на другие части лица и волосистую часть голову. При тяжелых формах болезни кожа уплотняется. Такие деформированные участки называются фимы.
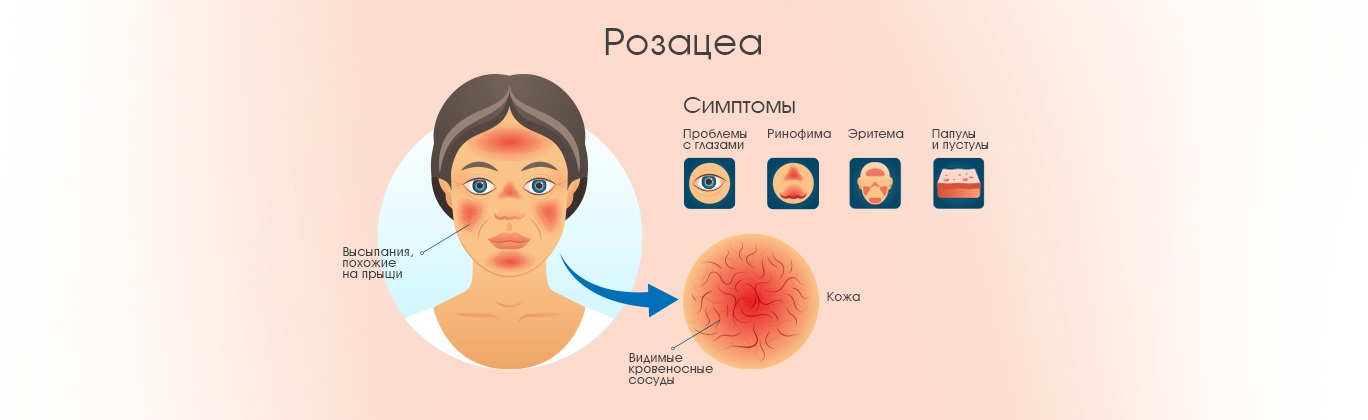
Причины розацеа до сих пор изучаются. Однако установлено, что развитие заболевания связано со следующими факторами:
- Проблемы с сосудами. Нарушение тонуса (ангионевроз) вызывает их расширение, повышается чувствительность кожи.
- Микроорганизмы. На коже человека живут микроскопические клещи Demodex. Ранее ученые считали Demodex основной причиной розацеа. Однако, оказалось, что они есть и на здоровой коже, а у больных розацеа существенно ухудшают течение заболевания.
- Проблемы с пищеварением. Дисбактериоз или инфекции ухудшают общее состояние организма и способствуют развитию розацеа. Есть мнение, что развитию болезни способствует кишечная бактерия Helicobacter Pylori.
- Иммунные нарушения. Ослабленный иммунитет повышает восприимчивость кожи к симптомам и инфекциям.
- Климатические условия. Холод, ветер или сильное солнце ухудшают симптомы розацеа.
- Психические расстройства. Стресс и эмоциональное напряжение обостряют заболевание, влияют на тонус сосудов и состояние кожи.
Розацеа обостряется, если кожа реагирует на один или несколько триггеров:
- воздействие ультрафиолета;
- эмоциональная нагрузка, стресс;
- физическая нагрузка;
- алкоголь;
- острая, пряная пища;
- горячая или холодная пища.
Классификация розацеа
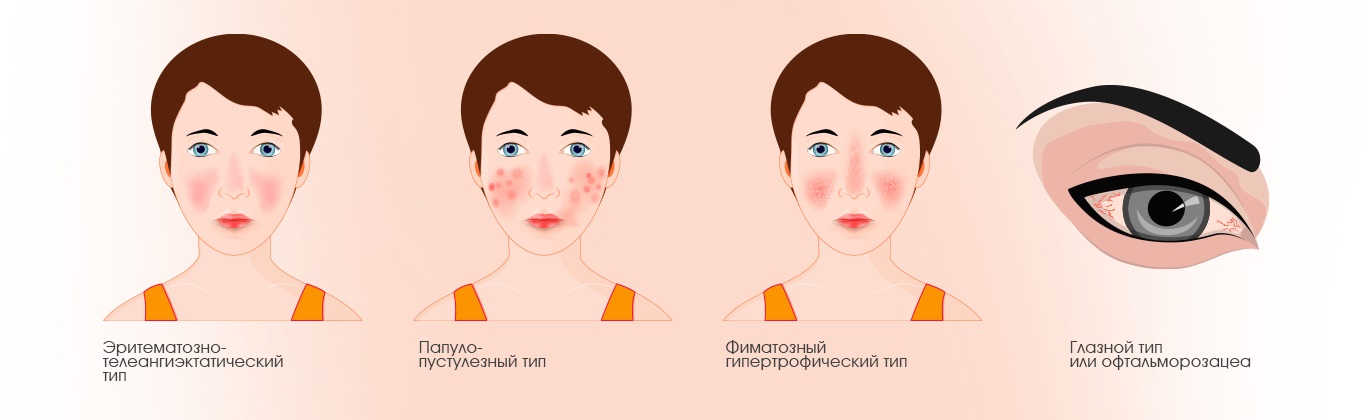
Выделяют четыре основных подтипа розацеа.
Эритематозно-телеангиэктатический. Начинается с временного покраснения кожи, которое со временем становится постоянным. Кожа приобретает розоватый или синеватый оттенок, а на щеках и носу появляются видимые мелкие сосуды. Эти участки кожи отекают, ощущаются жжение и покалывание. Кожа становится чувствительной к кремам и ультрафиолету.
Папуло-пустулезный. Проявляется красными областями на коже и видимыми мелкими сосудами, но менее выраженными, чем в первом типе. На коже появляются красные бугорки и прыщики, которые иногда сливаются в пластинки. Эти высыпания не вызывают боли и обычно располагаются вокруг волосяных фолликулов. Кожа при этом типе обычно не шелушится, но иногда возникают стойкие отеки, особенно у мужчин.
Фиматозный или гипертрофический. Характеризуется утолщением и бугристостью кожи, особенно на носу. Редко такие изменения могут появляться на подбородке, лбу, ушах или веках.
Глазной или офтальморозацеа. Воспаление век, которое сопровождается жжением, зудом, светобоязнью, ощущением инородного тела и покраснением глаз. Иногда глазные симптомы появляются раньше, чем кожные проявления.
Диагностика
Обратитесь к врачу при появлении признаков розацеа. Заболевание не опасно, но оно существенно снижает качество жизни, подавляет психологическое состояние пациента, нередко приводит к депрессии.
Как правило, врач-дерматолог диагностирует розацеа, если пациента беспокоит стойкая эритема (покраснение) лица в течение как минимум трех месяцев, без поражения кожи вокруг глаз. Такие симптомы, как приливы, папулы, пустулы и телеангиэктазии являются дополнительными признаками.
Врач может дополнительно назначить общий анализ крови, чтобы выявить скрытое течение других заболеваний, которые провоцируют обострение розацеа. Например, болезни желудочно-кишечного-тракта.
Для эффективного лечения необходимо скорректировать триггерные факторы: режим питания и образ жизни. Еще врач-дерматолог может рекомендовать пациенту консультацию психолога или психотерапевта, чтобы избавиться от негативных эмоций, тревожности и мнительности.
Как ухаживать за кожей с розацеа
Розацеа проявляется при любом типе кожи. Подбирайте уходовую и декоративную косметику после консультации со специалистом с учетом индивидуальных особенностей:
- Сухая кожа — мягкие очищающие средства с противовоспалительными и восстанавливающими растительными экстрактами.
- Жирная кожа — средства с подсушивающим, антисептическим и противовоспалительным эффектом.
- Комбинированная кожа — средства с фруктовыми кислотами и сорбитолом, которые мягко удаляют загрязнения и отшелушивают верхний слой кожи.
- Чувствительная кожа — легкие эмульсии с растительными экстрактами, которые успокаивают кожу.
Для защиты кожи от ультрафиолетового излучения подходят солнцезащитные средства. На состояние кожи также влияет нехватка витаминов. Важно проверить уровень витамина Д и, возможно, скорректировать его. Также необходимо следить за уровнем железа (особенно женщинам), которое помогает регенерации тканей. Для здоровья кожи и общего состояния рекомендуется антиоксидантная терапия и прием Омега-3.
Медикаментозное лечение
Для лечения розацеа назначаются антибиотики. Продолжительность курса и поддерживающая терапия под контролем врача длятся до 3 месяцев. Системные ретиноиды (изотретиноин) назначаются на 4-6 месяцев. Врач меняет дозировку препаратов на протяжении курса лечения в зависимости от результатов.
Важно: розацеа не лечится кортикостероидными препаратами, которые снимают отек и покраснение — именно их чаще всего рекомендуют в аптеке, когда пациент обращается с симптомами зуда и покраснения, как при аллергии.
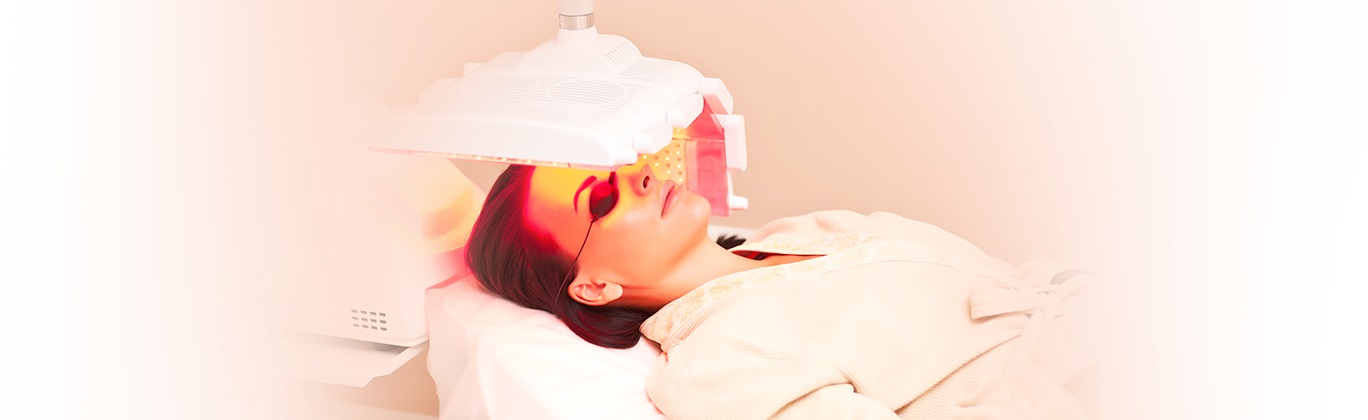
Аппаратное лечение
Косметологические процедуры хорошо дополняют медикаментозное лечение. Международным стандартом терапии розацеа является IPL-терапия или фототерапия. Световая энергия воздействует на поврежденные сосуды и не травмирует кожу. В результате уменьшается покраснение, сосудистые звездочки становятся едва заметными, выравнивается тон кожи.
Инъекции
Инъекционные методики также дают положительный эффект. За две недели до начала фототерапии рекомендуется курс мезотерапии. Косметологи называют микроинъекции «суперфудом» для кожи, потому что она одномоментно получает кладезь питательных веществ: аминокислоты, антиоксиданты, витамины, минералы, гиалуроновую и нуклеиновые кислоты, коферменты и др. Мезотерапия уменьшает воспаление, восстанавливает барьерную функцию кожи.
После инъекций ботулотоксинов у пациентов с розацеа сужаются сосуды и уменьшается эритема. Приливы жара становятся реже и менее интенсивными. Эффект от ботулинотерапии сохраняется до 3-4 месяцев.
Состояние кожи также улучшают плазмотерапия и биоревитализация . Процедуры снимают воспаление, увлажняют и ускоряют регенерацию тканей.
Лазер
Лазерное лечение помогает предотвратить тяжелые формы болезни. Лазерный луч воздействует на стенки сосудов, «спаивает» их и разрушает. Лазер направлен на проблемные зоны и не затрагивает здоровые ткани. Кожа не травмируется и не нагревается. Технология запатентована и одобрена Минздравом России.
Узнайте больше о лечении лазером розацеа здесь. Процедура выполняется на современном комплексе Multiline. Аппарат относится к медицинскому оборудованию премиум-сегмента.
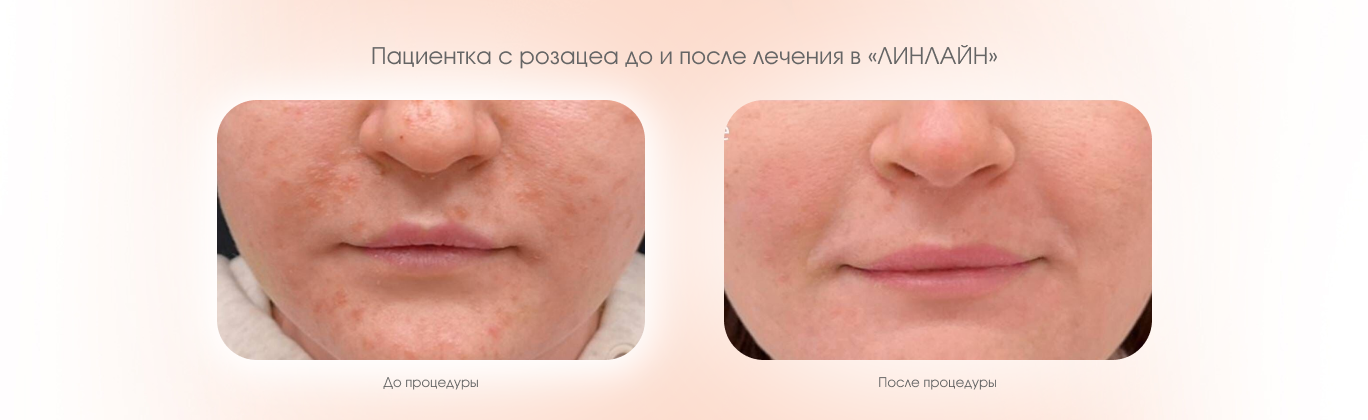
Лечение розацеа в «ЛИНЛАЙН»
Федеральная сеть клиник лазерной косметологии «ЛИНЛАЙН» имеет 25-летний опыт в эстетической медицине. Наши дерматологи и косметологи владеют инъекционными, аппаратными и лазерными методиками лечения пациентов с розацеа. Врачи регулярно проходят переподготовку в федеральном центре обучения и повышения квалификации специалистов по эстетической медицине LINLINE Academy.
Запишитесь на консультацию в «ЛИНЛАЙН». Врач разработает индивидуальный план лечения и станет вашим надежным проводником на пути к здоровой коже лица. В этом ежедневно убеждаются наши пациенты.
Позвоните по телефону 8 (800) 533-96-10 или оставьте заявку на нашем сайте.
Источники:
1. Клинические рекомендации по ведению больных розацеа Российского общества дерматологов и косметологов.
2. Кубанова А.А., Махакова Ю.Б. Розацеа: распространенность, патогенез, особенности клинических проявлений // Вестник дерматологии и венерологии. - 2015. - Т. 91. - №3. - C. 36-45. doi: 10.25208/0042-4609-2015-91-3-36-45
3. Пашинян А.Г., Шаповал Е.С., Джаваева Д.Г., Арутюнян Г.Б. Принципы ухода за кожей пациентов с розацеа // Вестник дерматологии и венерологии. - 2012. - Т. 88. - №2. - C. 84-86. doi: 10.25208/vdv673
4. Материалы семинара «Междисциплинарный подход в лечении акне и розацеа» Федерального центра обучения и повышения квалификации специалистов по эстетической медицине LINLINE Academy, 2024 год.
